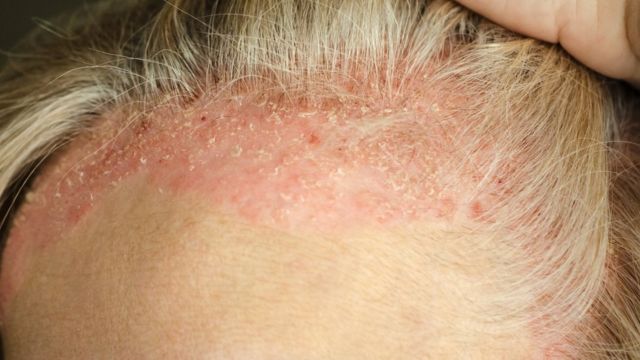
Pequenas manchas começaram a aparecer nos braços, cotovelos, joelhos e couro cabeludo de Caroline Almeida quando ela tinha 12 anos.
Com o passar dos meses, o tamanho das marcas avermelhadas aumentou e casquinhas saíam da pele quando a jovem coçava, o que chamou atenção de sua mãe.
Natural de Cambuí, em Minas Gerais, a família morava em São Paulo na época e procurou ajuda na rede pública.
Caroline foi encaminhada para uma consulta com dermatologista, que retirou uma pequena amostra de pele para realizar uma biópsia.
O resultado, que mostrava as células inflamadas, confirmou a suspeita levantada pela médica de que a jovem sofria de psoríase, uma doença de pele crônica, não contagiosa e autoimune — o que significa que o próprio sistema imunológico da pessoa ataca as células saudáveis.
Cerca de 2,6 milhões de brasileiros sofrem com a doença, segundo estimativa levantada pela SBD (Sociedade Brasileira de Dermatologia). Mas, de acordo com uma pesquisa Datafolha divulgada em outubro de 2020, apenas 6% da população reconhece as lesões causadas pela psoríase.
“Ter uma doença que todo mundo enxerga causa sofrimento para muitos”, diz o psiquiatra Elson Asevedo, diretor técnico do Caism/Unifesp, hospital que sedia o Departamento de Psiquiatria da Unifesp (Universidade Federal de São Paulo), acrescentando que a falta de conhecimento pode levar alguns a pensarem, erroneamente, que podem ser contaminados pelos pacientes que apresentam as manchas.
‘Fui chamada de leprosa e nojenta’
“No começo, o tratamento se resumia em opções de uso tópico, como loção para o couro cabeludo, pomadas e cremes, tudo com fórmulas manipuladas em laboratório. Resolveu por um tempo, mas na adolescência fui aos poucos deixando o cuidado de lado”, conta.
Passados alguns anos, já na adolescência, Caroline conta ter conquistado poucos amigos durante os anos de escola e sofrido bullying com comentários agressivos de colegas.
Toda vez que um episódio de estresse ou tristeza intensa aconteciam, Caroline diz que as manifestações da psoríase pioravam. “Toda emoção negativa, se ficava muito nervosa, estressada, ou mesmo triste, a todas as emoções negativas a minha pele reagia.”
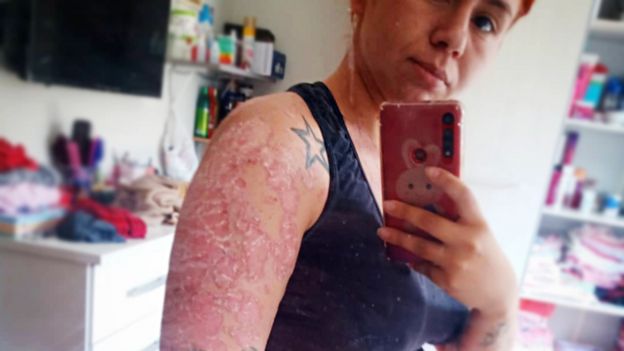
CRÉDITO,ARQUIVO PESSOAL. A psoríase provoca o aparecimento de manchas e causava coceira intensa e descamação da pele
Por que emoções afetam a pele?
Estar com os “nervos à flor da pele” ou “roxo de raiva” são expressões informais populares, mas que têm explicação biológica.
A derme e a saúde mental estão diretamente relacionados: a pele, maior órgão do corpo humano, e o sistema nervoso, do qual o cérebro é o órgão central, têm a mesma origem durante a formação do embrião.
Ambos são derivados ectoderma, o folheto externo do embrião, que, durante a formação, sofre uma dobra e forma o chamado tubo neural.
“É uma linha direta entre os hormônios estressores e os receptores da pele”, explica Márcia dos Santos Senra, coordenadora do Departamento de Psicodermatologia da SBD.
Outro aspecto interessante da relação, explica o psiquiatra Elson Asevedo, é o componente imunológico.
“Nas doenças autoimunes, como é a psoríase, o corpo produz defesa contra elementos dele mesmo – é uma desregulação. A depressão, sabemos hoje em dia, também cursa esse tipo de alteração imunológica, então há uma ‘via de mão dupla’ entre as doenças. Uma das principais hipóteses atuais da psiquiatra aponta que as alterações imunes para depressão aumentam risco para doença autoimunes.”
Uma influência mais direta do ponto de vista social, também afeta na relação. Se alguém com psoríase sofre episódios emocionalmente traumáticos, como abuso, violência, bullying, perda de um ente querido ou separação, há maior chance de desenvolver ansiedade, depressão ou outras condições psiquiátricas, o que por sua vez piora os quadros dermatológicos.
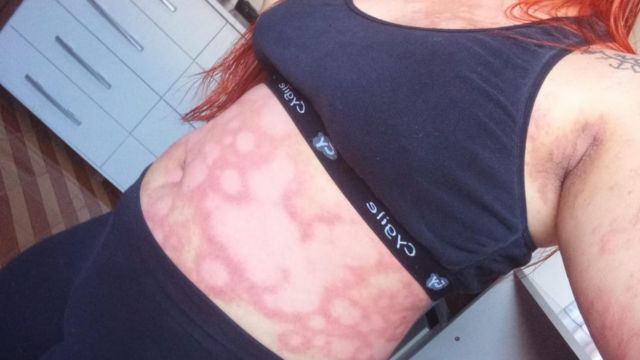
CRÉDITO,EGOR KULINICH/GETTY IMAGES. Manifestações na pele e no couro cabeludo são comuns em quem tem psoríase
‘Senti tanta dor que pedi para morrer’
Aos 19 anos, Caroline conheceu o pai de sua filha. “No início o relacionamento era mil maravilhas, mas com o tempo ele passou a me culpar por tudo, era abusivo. Até os 7 meses de gravidez, minha psoríase não doía e eu tinha poucas manchas. Eu estava feliz por estar carregando minha filha.”
“Pouco antes dela nascer, uma discussão muito feia, que quase acabou em agressão, e em dois, três dias, minha pele piorou tanto que eu precisei ser internada em Cambuí.”
Caroline afirma ter recebido diferentes medicamentos, mas que nenhum foi capaz de controlar o quadro.
“A médica que me atendeu disse que ela não estava dando conta, que era melhor me transferir. No mesmo dia fui para Pouso Alegre. Minha pele estava totalmente aberta, exposta, então precisei ter o corpo todo enfaixado.”
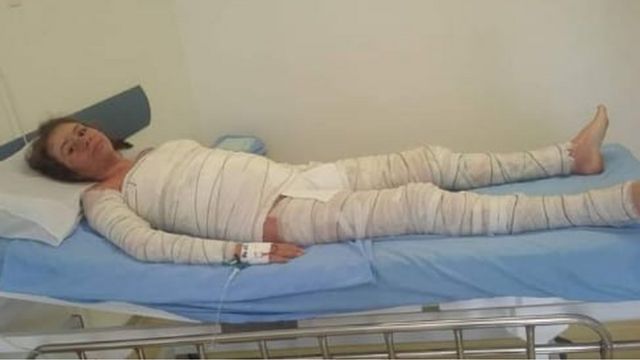
CRÉDITO,ARQUIVO PESSOAL. Durante sua crise mais severa, Caroline precisou ter o corpo enfaixado
A busca por um tratamento efetivo
Uma droga imunossupressora considerada segura para a gravidez de Caroline veio de Belo Horizonte e demorou três dias para chegar.
“Melhorei cerca de 50% e já saí do hospital andando, coisa que eu não conseguia fazer quando cheguei.”
Exatamente um mês depois de receber alta, em março de 2017, a jovem voltou ao hospital para o nascimento de sua filha.
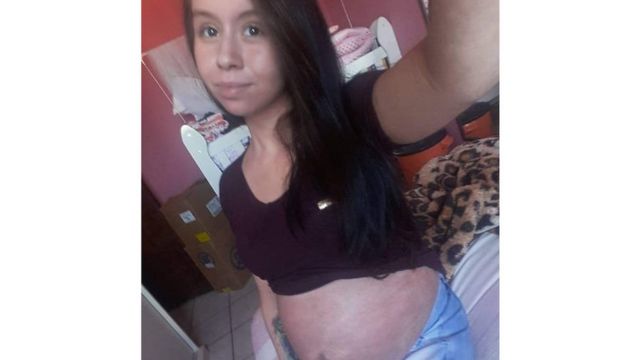
CRÉDITO,ARQUIVO PESSOAL. Caroline grávida de sua filha Luna
Com o aconselhamento da médica, Caroline iniciou então o tratamento com um medicamento da classe chamada de imunobiológicos, que são remédios produzidos a partir da biologia celular de DNA humano e programados para modificar pontos estratégicos da resposta imunológica defeituosa que ocorre em casos de doenças autoimunes.
“Esses medicamentos são indicados para pacientes com psoríase grave ou moderada que já tentaram outros tipos de tratamento e não tiveram sucesso. Não é a primeira opção para qualquer pessoa pois há alguns efeitos colaterais”, indica a dermatologista Márcia dos Santos Senra.
Entre eles, Senra cita possível alteração das enzimas hepáticas e piora de quadro pulmonares para pacientes com condição pré-existente. Outras possíveis reações são hipertensão, náusea, alterações de humor e ansiedade.
“É necessário o acompanhamento regular com um médico que tenha experiência com essa classe de remédios”, recomenda a médica.
Imunobiológicos já estão disponíveis no SUS
Caroline recebe a droga por meio do convênio, mas há cinco opções de imunobiológicos disponíveis gratuitamente no SUS (Sistema Único de Saúde) para os casos mais graves e resistentes a outros tratamentos.
“Em quatro meses tomando a medicação eu já não tinha mancha nenhuma no corpo, hoje ninguém fala que eu tenho psoríase e estou há oito meses sem crises. Antes, o máximo que tinha ficado era um mês.”
“Penso que eu teria sofrido menos se o tratamento estivesse disponível na minha adolescência. Teria ido à chácara que a escola alugou para minha formatura da escola, feito tantas outras coisas… Só eu sei o que é ter as pessoas me olhando com nojo.”

CRÉDITO,ARQUIVO PESSOAL. Pele de Caroline começou a melhorar após o uso de medicamento destinado a casos moderados e graves
Senra aponta que é uma “vitória maravilhosa” para o país ter esses medicamentos disponíveis de forma gratuita, mas reforça que práticas que trabalham positivamente o emocional dos pacientes ainda são essenciais.
“Técnicas como meditação e autopercepção ajudam para que o paciente comece a perceber quais são os gatilhos de suas crises mentais e como lida com as emoções negativas, como raiva e medo, que são exemplos de emoções que prejudicam o sistema imune. Fazer um trabalho terapêutico de identificar, perceber e lidar é um trabalho diário que não deve ser ignorado.”
Caroline, que hoje tem 25 anos e trabalha como arte-finalista [profissional que finaliza tecnicamente peças de design ou publicidade], afirma exercitar esse autocontrole como parte do seu tratamento.
“Hoje eu tento não me deixar levar pelas emoções momentâneas, mas sim focar em mim — afinal, no fim, é em mim que aquilo vai refletir.”
Este texto foi publicado originalmente em BBC News